1. Diabetiker reagieren besonders häufig salzsensitiv
Das heißt, die negativen Auswirkungen von Kochsalz sind bei ihnen größer als bei der Durchschnittsbevölkerung. Aus diesem Grund ist erhöhter Blutdruck eine der häufigsten Begleiterscheinungen bei Diabetes. Kochsalz spielt aber auch eine ursächliche Rolle bei dessen Entstehung.
Im Diabetes-Ratgeber (Wort und Bild Verlag) heißt es in dem Artikel „Warum Salz sparen sich lohnt“ über die Ergebnisse der finnischen Langzeitstudie:
 „[Die Studie] hat zudem gezeigt, dass Männer und Frauen, die viel Kochsalz zu sich nahmen, im Verlauf von 18 Jahren doppelt so häufig an Typ-2-Diabetes erkrankten wie jene, die wenig Kochsalz konsumierten. Daher könne eine generelle Einschränkung des Kochsalzverbrauchs auch Neuerkrankungen an Typ-2-Diabetes eindämmen.“[1. A. Baum, „Warum Salz sparen sich lohnt“, Diabetes-Ratgeber 19.01.2011. Internet: http://www.diabetes-ratgeber.net/Diabetes/Warum-Salz-sparen-sich-lohnt-58046.html (Stand 02.2011).]Wie im Tierversuch festgestellt wurde, begünstigt eine hohe Kochsalzzufuhr auch eine diabetische Nephropathie (fortschreitende Nierenerkrankung), von der ca. jeder dritte Diabetiker betroffen ist.
„[Die Studie] hat zudem gezeigt, dass Männer und Frauen, die viel Kochsalz zu sich nahmen, im Verlauf von 18 Jahren doppelt so häufig an Typ-2-Diabetes erkrankten wie jene, die wenig Kochsalz konsumierten. Daher könne eine generelle Einschränkung des Kochsalzverbrauchs auch Neuerkrankungen an Typ-2-Diabetes eindämmen.“[1. A. Baum, „Warum Salz sparen sich lohnt“, Diabetes-Ratgeber 19.01.2011. Internet: http://www.diabetes-ratgeber.net/Diabetes/Warum-Salz-sparen-sich-lohnt-58046.html (Stand 02.2011).]Wie im Tierversuch festgestellt wurde, begünstigt eine hohe Kochsalzzufuhr auch eine diabetische Nephropathie (fortschreitende Nierenerkrankung), von der ca. jeder dritte Diabetiker betroffen ist.
Erhöht werden nach einer Dissertation von Anja Maria Schwantzer (Universität Erlangen)[2. Anja Maria Schwantzer, „Effekte einer salzreichen Diät auf die Progression der diabetischen Nephropathie im tierexperimentellen Modell der ZDF-Ratte“, Inaugural-Dissertation (2010). Internet: http://opus4.kobv.de/opus4-fau/frontdoor/index/index/docId/1568 (Stand: 10.2014).]
- die tubulointerstitielle Schädigung,
- die Albuminausscheidung,
- Lipidstoffwechselstörungen und
- die glomeruläre Hypertrophie.
Einen weiteren Hinweis auf die nachteilige Wirkung von Kochsalz ergab eine zurückblickende Analyse der Kreatinin-Clearance. Kreatinin entsteht in den Muskeln als Stoffwechselendprodukt aus Kreatin und muss über die Nieren ausgeschieden werden. Je niedriger die Kreatinin-Clearance ist, desto schlechter steht es mit der Nierenfunktion.
Die nephrologische Abteilung der Universität Neapel (Italien) wertete die Daten von Nephropathiepatienten über einen Zeitraum von 43 Monaten aus. Diejenige Gruppe von Patienten mit einem hohen täglichen Salzverbrauch ( > 200 mmol/l) hatte signifikant schlechtere Werte bei der Kreatinin-Clearance als die Gruppe mit niedriger Kochsalzzufuhr (28 ± 2 ml/min vs. 24 ± 2 ml/min).[149. Bruno Cianciaruso, V. Bellizzi, R. Minutolo, A. Tavera, A. Capuano, G. Conte, L. De Nicola, „Salt intake and renal outcome in patients with progressive renal disease“, Miner Electrolyte Metab. 1998;24(4):296-301. Internet: http://www.karger.com/Article/Abstract/57385 (Stand: 10.2014).]Masaaki Suzuki und seine Kollegen vom National Cardiovascular Center in Osaka (Japan) konnten auch einen Zusammenhang zwischen hohem Kochsalzkonsum und Insulinresistenz feststellen.[150. Masaaki Suzuki, Yuko Kimura, Motoo Tsushima, Yutaka Harano, „Association of Insulin Resistance With Salt Sensitivity and Nocturnal Fall of Blood Pressure“, Hypertension. 2000;35:864. Internet: http://hyper.ahajournals.org/content/35/4/864.full.pdf?origin=publication_detail (Stand: 10.2014).] Bei dieser wesentlichen Ursache für die fortschreitende Entwicklung von Typ-2-Diabetes wirkt Insulin nur noch unzureichend, und als Folge ist die Zelle nicht mehr in der Lage, Kohlenhydratbausteine aus dem Blut optimal aufzunehmen und zu verarbeiten.
Japanische Wissenschaftler der Universität Niigata befragten 1588 Menschen im Alter von 40-70 Jahren, die an Diabetes Typ 2 erkrankt waren.[4. Horiakwa, C. et al.: Dietary Sodium Intake and Incidence of Diabetes Complications in Japanese Patients with Type 2 Diabetes – Analysis of the Japan Diabetes Complications Study (JDCS), The Journal of Clinical Endocrinology & Metabolism, 2014.] Nach einem zeitlichen Abstand von 8 Jahren (Follow-Up), analysierten sie die Daten zu kardiovaskulären Ereignissen. Diejenigen, die durchschnittlich 14,8 Gramm Kochsalz täglich zu sich nahmen (5,9 Gramm Natrium), hatten ein doppelt so hohes Herzinfarkt- und Schlaganfallrisiko als Teilnehmer mit einem Kochsalzkonsum von nur 7,3 Gramm (2,8 Gramm Natrium). Außerdem zeigte es sich, dass Patienten mit salzreicher Ernährung ihren Blutzuckerspiegel schlechter unter Kontrolle hatten.
2. Die Bedeutung von Kalium
In einer 2011 veröffentlichten Studie (R. Chatterjee et al.[151. Ranee Chatterjee, Hsin-Chieh Yeh, Tariq Shafi, Cheryl Anderson, James S. Pankow, Edgar R. Miller, David Levine, Elizabeth Selvin, Frederick L. Brancati., „Serum potassium and the racial disparity in diabetes risk: the Atherosclerosis Risk in Communities (ARIC) Study“ ,Am J Clin Nutr. 2011 Mar 2. Internet: http://ajcn.nutrition.org/content/93/5/1087.long (Stand: 10.2014).]) stellten Forscher der Johns Hopkins University in Baltimore (USA) fest, dass ein niedriger Serium-Kaliumspiegel ein unabhängiger Risikofaktor für Diabetes ist, da er mit einem höheren Insulin- und Blutzuckerspiegel verbunden ist.
In einer zweiten Studie (Tariq Shafi et al.[152. Tariq Shafi, Lawrence J. Appel, Edgar R. Miller, Michael J. Klag, Rulan S. Parekh, „Changes in serum potassium mediate thiazide-induced diabetes“, Hypertension. 2008 Dec;52(6):1022-9. Epub 2008 Nov 3. Internet: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2676425/#__ffn_sectitle (Stand: 10.2014).]) ging es darum, wie sich wassertreibende Medikamente auf das Diabetes-Risiko auswirken. Diuretika (oder Wassertabletten, wie sie umgangssprachlich genannt werden) gehören zur Standardtherapie bei Herzschwäche, Ödemen und Bluthochdruck. Oft verschrieben, weil kostengünstig, ist die Gruppe der Thiazide. Sie fördern nicht nur effektiv die Natriumausscheidung, sondern auch die von Kalium.
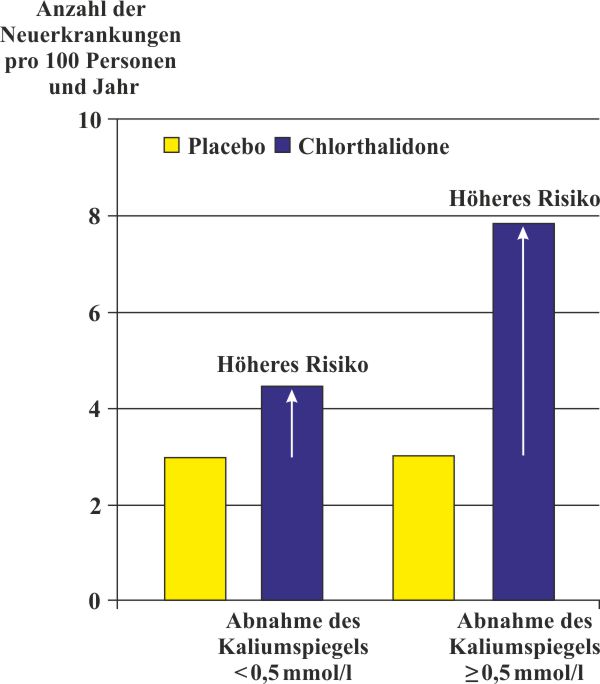
Die Forscher untersuchten Daten von 3.790 nicht-diabetischen Personen im Alter von über 60 Jahren, die an dem SHEP-Programm (Systolic Hypertension in the Elderly Program) teilnahmen. Die eine Gruppe wurde mit einem Thiazid behandelt, das den Wirkstoff Chlortalidon enthielt, die andere mit einem Placebo.
Als Ergebnis stellten sie fest:
- In der Kontrollgruppe, die ein Scheinmedikament erhielt, blieb der Kaliumwert unverändert.
- In der Chlortalidon-Gruppe sank der Kaliumspiegel im Blut deutlich.
- Bereits ein um 0,5mmol/l (0,5 Eq/l) geringerer Kaliumspiegel steigerte das Diabetesrisiko um 45 Prozent (1 mmol Kalium = 39,1 mg).
- In der Kontrollgruppe, die ein Scheinmedikament erhielt, blieb der Kaliumwert unverändert.
 Wer kaliumreduzierende Medikamente einnimmt und/oder wenig frische Lebensmittel isst, sollte daher den Kaliumhaushalt regelmäßig überprüfen lassen und auf eine ausreichende Kaliumzufuhr achten.
Wer kaliumreduzierende Medikamente einnimmt und/oder wenig frische Lebensmittel isst, sollte daher den Kaliumhaushalt regelmäßig überprüfen lassen und auf eine ausreichende Kaliumzufuhr achten.
3. Die Bedeutung von Magnesium
Es gibt eine Vielzahl von flächendeckenden Studien, in denen nachgewiesen wurde, dass ein ausgeglichener Magnesium-Haushalt sowohl das Risiko, an Diabetes zu erkranken, wie auch die Entwicklung von diabetischen Folgeerkrankungen vermindern kann. Ein entscheidender Faktor dafür ist die gegenseitige Abhängigkeit von Insulin und Magnesium. Wir benötigen Insulin für den Magnesiumtransport in die Körperzellen, und umgekehrt verbessert Magnesium die Insulinwirkung.
Das bedeutet:
- Ohne Magnesium verliert das wichtigste Hormon des Zuckerstoffwechsels an Wirkung
- die Zellen sprechen nur noch vermindert auf Insulin an
- dadurch kann Glucose zur Energiegewinnung nur unzureichend genutzt werden
- der Blutzuckerspiegel steigt dauerhaft an
- dies führt zu Insulinresistenz, Diabetes und Diabetesfolgeschäden.
Das Ergebnis war eindeutig:
- Je niedriger die Magnesiumkonzentration im Blut war, desto höher war der Diabetiker-Anteil.
- Je höher die Magnesiumkonzentration im Blut, desto geringer war der Diabetiker-Anteil.
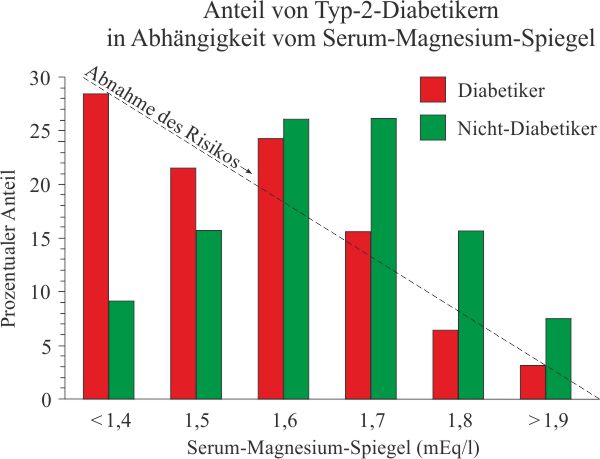
Quelle: nach W. H. Linda Kao, The Johns Hopkins University School of Hygiene and Public Health[153. W. H. Linda Kao, „Lessons from Observational Studies Evaluating Magnesium Intakes: Can They Predict Outcomes for Clinical Intervention“, Internet: http://ods.od.nih.gov/pubs/conferences/magnesium.pdf (Stand: 10.2014).]Ähnliche Zusammenhänge fand man in der Iowa Women’s Health Study[154. K. A. Meyer, Am J Clin Nutr 2000;71:921-30.]und in der Nurses’ Health Study.[155. G. A. Colditz, Am J Clin Nutr 1992;55:1018-23.]Warum leiden Diabetiker besonders häufig an einem Magnesiummangel?
- Die Ausscheidung von Urinzucker (Glucosurie) führt zu Magnesiumverlusten.
- Ein Großteil der Diabetiker hat einen erhöhten Blutdruck. Bei Einnahme von entwässernden Medikamenten (Diuretika) kommt es auch hierdurch zu Verlusten über die Nieren.
- Diabetiker mit Magen-Darm-Problemen haben ein höheres Risiko für Resorptionsstörungen von Magnesium.
 Erhebungen in den USA zeigen, dass 25 bis 39 % der ambulant behandelten Diabetiker einen erniedrigten Serum-Magnesium-Spiegel haben.
Erhebungen in den USA zeigen, dass 25 bis 39 % der ambulant behandelten Diabetiker einen erniedrigten Serum-Magnesium-Spiegel haben.
In der Dissertation „Magnesium Deficiency in Type 2 Diabetes“ untersuchte die Diplom-Pharmazeutin die Magnesiumsituation von 97 Typ-2-Diabetikern und 100 gesunden Nicht-Diabetikern.
Ergebnis: 37,6 % der Diabetiker und 10,9 % der Kontrollpersonen hatten Werte unterhalb des normalen Bereichs (p < 0,001). In der Therapie wird ein Magnesiumangel aber nur selten in Betracht gezogen.
Das ist umso unverständlicher, als Diabetiker auch bei einem normalen Magnesium-Spiegel von einer höheren Zufuhr profitieren[156. Dr. med. Bodo von Ehrlich, Magnesium und Diabetes. Die PTA in der Apotheke, Mai 2011, S. 85.]:
- Magnesium verbessert die Insulinsensitivität
- Es schützt vor
- vor Stress und psychischen Problemen
- fortschreitende Nephropathie (Erkrankungen der Niere oder der Nierenfunktion)
- Verstopfung (autonome Neuropathie)
- überhöhtem Blutdruck und Thrombose
- diabetische Retinopathie (Erkrankung der Netzhaut des Auges)#
- inflammatorischen Zytokinen (entzündliche Reaktionen)
Copyright, Layout, Text, Grafik: Claus Barta
Alle Rechte der Verbreitung, der Übersetzung und der Vervielfältigung vorbehalten. Dies gilt auch für Fotokopie, Internet, Tonträger oder in einer anderen Form. Auszugsweise Nachdrucke sind nur mit schriftlicher Genehmigung gestattet.
